This study was conducted to evaluate the association between periodontal disease and diabetes mellitus. The final analysis population of this study was composed of 4,830 adults with diabetes mellitus or periodontal disease and aged 19 years or older, based on the third-edition data of the 4th Korea National Health and Nutrition Examination Survey (KNHANES) (in 2009). Diabetic status and potential confounders were used in questionnaire materials and physical examination materials, and the presence of periodontal disease was used in the materials for oral health examination by a dentist. For diabetic status, fasting plasma glucose (FPG) levels <100 mg/dl were subcategorized into normal group and FPG levels ≥100 mg/dl into impaired fasting glucose group; glycosylated hemoglobin (HbA1c) levels <7% into normal group and HbA1c ≥7% into diabetes group, on the basis of the American Diabetes Association. According to the 2009 Korea Health Statistics, the case where the pocket depth is 3 mm or more was defined as periodontal disease. The association between the two diseases was evaluated through χ2-test and logistic regression analysis using R-commander 2.14. In impaired fasting glucose group, community periodontal index (CPI) groups 3 to 4 had higher risks for periodontal disease 1.23 times (95% confidence interval, 1.07∼1.42) than those of CPI groups CPI 0∼2, even after adjustment for several confounders. In addition, periodontal disease and diabetes mellitus showed statistically significant differences depending on age, sex, income level, educational background, smoking status, alcohol consumption, and snack intake. The analyses of the third-edition data of the 4th KNHANES showed that there was a statistically significant association between periodontal disease and diabetes mellitus as examined by means of CPI in this study.
치주질환은 치아표면에 형성되는 바이오필름과 세균에 대한 숙주의 반응에 의해 치주조직이 파괴되어 결과적으로는 치아 상실을 유발하는 만성 염증성 질환으로 미흡한 구강건강관리, 흡연, 고령화 등으로 꾸준히 그 유병률이 증가하고 있으며, 한국 성인 19세 이상의 22.7%와, 30세 이상은 27.5%가 이환되어 있고1), 35세 이상의 성인에게 있어 치아 상실의 주된 원인으로 알려져 있다2). 치주질환은 치석, 불량 충전물이나 보철물, 치아 기능부전, 칫솔질 불량 등으로 인한 국소 요인 및 vitamin A 결핍 등의 영양장애로 인한 신체 요인으로 감염 감수성이 증가하여 유발될 수 있다. 또한 세균막에서의 병원성 미생물과 유전적 요인 및 환경적 요인(영양, 스트레스, 손상된 면역 기능 및 특히 흡연 등)이 치주 질환 발생에 기여할 수 있다. 치주질환은 임신 부작용, 골다공증, 심혈관계 질환, 뇌졸중, 호흡기질환, 당뇨병 등의 여러 전신질환과도 밀접한 관련이 있고 이 중 당뇨병 환자에게는 6번째로 호발되고 있는 주된 합병증으로 여겨지고 있다3,4).
사회 경제가 발전하고 생활양식이 서구화됨에 따라 전 국민의 당뇨병 유병률은 1970년대에 1.5%에서 90년대 초부터는 10% 가까이 나타나며 증가되고 있고5) 발병률도 세계적으로 증가하고 있다6). 당뇨병으로 인한 사망률은 2010년 5위로 OECD 국가 중 최고이며, 그것도 사망률의 2위인 뇌혈관질환, 3위인 심장질환, 10위인 고혈압성질환 등 사망원인 대부분이 당뇨병과 관련이 있었다7).
당뇨병과 치주질환의 관련성에 대해서는 많은 연구에서 보고되었다. Mattout 등8)은 당뇨병환자가 정상집단에 비해 치은염증, 부착소실과 같은 치주조직의 파괴가 증가한다고 보고하였고, Tsai 등9)은 혈당이 조절되지 않는 경우 정상인에 비해 치주염의 유병률이 높게 나타난다고 보고하였다. 또한 당뇨병과 치주질환의 관련성을 연구한 23개의 논문에 대한 메타분석 결과는 당뇨병 환자, 특히 혈당조절이 되지 않는 환자에서 치주질환의 심도(severity)는 증가하였으나 이환되는 범위에는 영향을 미치지 않으며, 당뇨병의 유형에 관계없이 당뇨병 환자는 정상군에 비해 치주조직의 파괴가 유의성 있게 증가한다고 하였다10). 그리고 다른 많은 연구에서도 당뇨병 환자의 치주질환 유병률이 정상인에 비해 2배에서 최고 11배까지 나타난다고 보고된 바 있다11,12). 당뇨병환자에서 뚜렷하게 나타나는 변화는 외부에 대한 방어기전의 저하와 그에 따른 감염에 대한 감수성 증가이며 결국 치은비대(gingival enlargement), 치은폴립(gingivalpolyp) 및 농양(abscess) 형성, 치주질환, 치아동요도의 증가 등의 치주조직 변화이다13). 최근에는 반대로 만성 치주질환이 당뇨병의 위험을 증가시킨다는 증거들도 있다14,15). 적절한 치주치료는 당뇨병 환자의 혈당 조절의 개선에 도움을 주기 때문에16) 당뇨병과 치주질환은 서로 영향을 미치는 양방향성의 연관성(bidirectional interrelationship)이 있다고 알려져 있다17). 치주질환은 치주질환 유발세균과 그 독소가 직접 혈관을 타고 돌아다니며 전신 면역염증을 일으키며, 치주병소에서 만들어진 염증매개물질(interleukin [IL]-1, IL-6, tumor necrosis factor [TNF]-α1) 및 C-reactive protein (CRP) 등이 혈류를 타고 전신의 각 조직에 전달되어 전신질환에 영향을 미치는 것으로 추정하고 있다14,15).
이처럼 당뇨병과 치주질환의 관련성에 대한 연구는 많이 보고되어 왔지만 우리나라에서 역방향관계인 치주질환과 당뇨병 두 질환간의 관련성과 관련된 연구보고는 미흡한 실정이다. 따라서 이 연구의 목적은 국민건강영양조사 자료를 이용하여 치주질환과 당뇨병의 관련성을 알아보는 것으로 나아가 구강건강과 전신건강의 관련성을 파악하는 기초자료로 활용하고자 한다.
2009년 1월부터 12월까지 조사된 제4기 국민건강영양조사는 질병관리본부 연구윤리심의위원회의 승인을 받아 수행된 것이며, 2005년 인구주택 총 조사의 조사구를 기본으로 지역과 연령대별 인구비율을 변수로 사용하여 29개 층을 구성하였고, 시도, 지역, 거주형태를 고려하여 각 층의 모집단 조사구수를 비례배분한 후 200개 표본 조사구를 계통추출한 후, 표본조사구 당 23개의 표본가구를 계통추출하였다. 대상자 표집방법은 2009년 국민건강영양조사 원시자료 이용지침서의 내용을 인용하였다6). 본 연구는 전체 대상자 10,533명 중 만 19세 이상의 성인에서 혈액검사를 통해 당뇨병 검사자 6,943명과 이들 중 구강검사인 치주조직검사 (지역사회치주지수; community periodontal index, CPI)를 시행한 대상자 4,830명을 최종 분석대상자로 하였다.
1) 치주질환측정
구강검사는 질병관리본부 소속 공중보건치과의 2인과 해당도에서 지원한 공중보건치과의 12인, 총 14인이 2009년 국민구강건강실태조사 검진기준에 근거하여 조사하였다.
연구에서는 그 값이 ‘0∼2’는 건강, ‘3’또는 ‘4’값이 한 부위라도 측정되면 치주질환으로 재분류하였다.
본 자료에서 치주질환은 구강 내 6분악인 상악우측구치부, 상악전치부, 상악좌측구치부, 하악우측구치부, 하악전치부, 하악좌측구치부에서 검사표준 10개 치아가 probe 및 촉감으로 검사되었다. 6개 분악은 World Health Organization(WHO)의 기준에 따라 건전치주조직(0 mm), 출혈치 주조직(1 mm), 치석형성치주조직(2 mm), 천치주낭형성치주조직(3 mm), 심치주낭형성치주조직(4∼5 mm/6 mm)으로 기록되었으며, 치주상태 파악 시 치주낭을 우선으로 발견하기 위하여 상태가 심한 쪽(즉, 지수 4→3→2→1→0)의 순서로 접근하여 각 분악에서 가장 높은 쪽의 점수를 반영하였다.
2) 당뇨측정
당뇨병은 American Diabetes Association 2010년 가이드라인에서 공복혈당 100 mg/dl 미만, 당화혈색소 6.5% 이하를 정상으로 제시한 바 본 연구에서는 혈액검사를 통해 공복혈당 100 mg/dl 미만은 정상, 공복혈당 100 mg/dl 이상은 당뇨군, 당화혈색소 7% 미만은 정상, 7% 이상은 당뇨군으로 재분류하였다. 공복혈당을 이용한 당뇨병의 검사는 공복상태를 유지해야 진단이 가능한 방법이고, 당화혈색소는 1∼3개월 동안의 혈당수준을 나타내 주는 지표이다.
3) 일반적인 특성
대상자의 일반적인 특성으로 성별은 남성과 여성으로, 연령은 19세 이하, 20∼29세, 30∼39세, 40∼49세, 50∼59세, 60세 이상의 여섯 집단으로 구분하였다. 소득수준은 개인은 소득 사분위수를 사용하여 하, 중하, 중상, 상으로 분류하였고 교육수준은 초졸 이하, 중졸, 고졸, 대졸 이상으로 구분하였다. 생활습관과 관련한 흡연여부는 과거흡연자, 현재 흡연자, 비흡연자로 구분하였고, 월 평균 음주횟수는 4회 이하, 4회∼12회, 12회 이상으로 재분류하였다. 주 평균 운동을 하는 경우는 ‘예’, 하지 않는 경우는 ‘아니오’로 구분하였고, 간식섭취횟수는 1일 1회 이하, 2회 이상으로 구분하였다. 치주질환이 당뇨병의 위험에 미치는 영향력을 평가하기 위해 나이, 성별, 흡연, 교육, 가구수입, 운동유무, 음주, 간식 섭취를 교란변수로 통제하였다.
분석대상자의 일반석 특성과 치주질환 및 당뇨병의 분포를 확인하기 위해 기술통계를 시행하였다. 또한 치주질환의 유무와 당뇨병의 유무에 따른 일반적 특성의 관련성을 평가하기 위해 chi-square test를 시행하였다. 치주질환과 당뇨병의 관련성을 파악하기 위해 회귀분석과 그 관련성의 크기를 알아보기 위해 교차비(odds ratio, OR)와 95% 신뢰구간(confidence interval, CI)을 구하였다. 치주질환이 당뇨병의 위험에 미치는 영향력을 평가하기 위해 나이, 성별, 흡연, 교육, 가구수입, 운동유무, 음주, 간식섭취를 교란변수로 통제한 후 치주상태에 따라 공복혈당장애와 당화혈색소의 관련성을 로지스틱 회귀분석으로 시행하였다. 모든 통계적 분석은 통계분석용 소프트웨어인 R-Commander 2.14를 이용하였고, 유의수준은 0.05로 고려하였다.
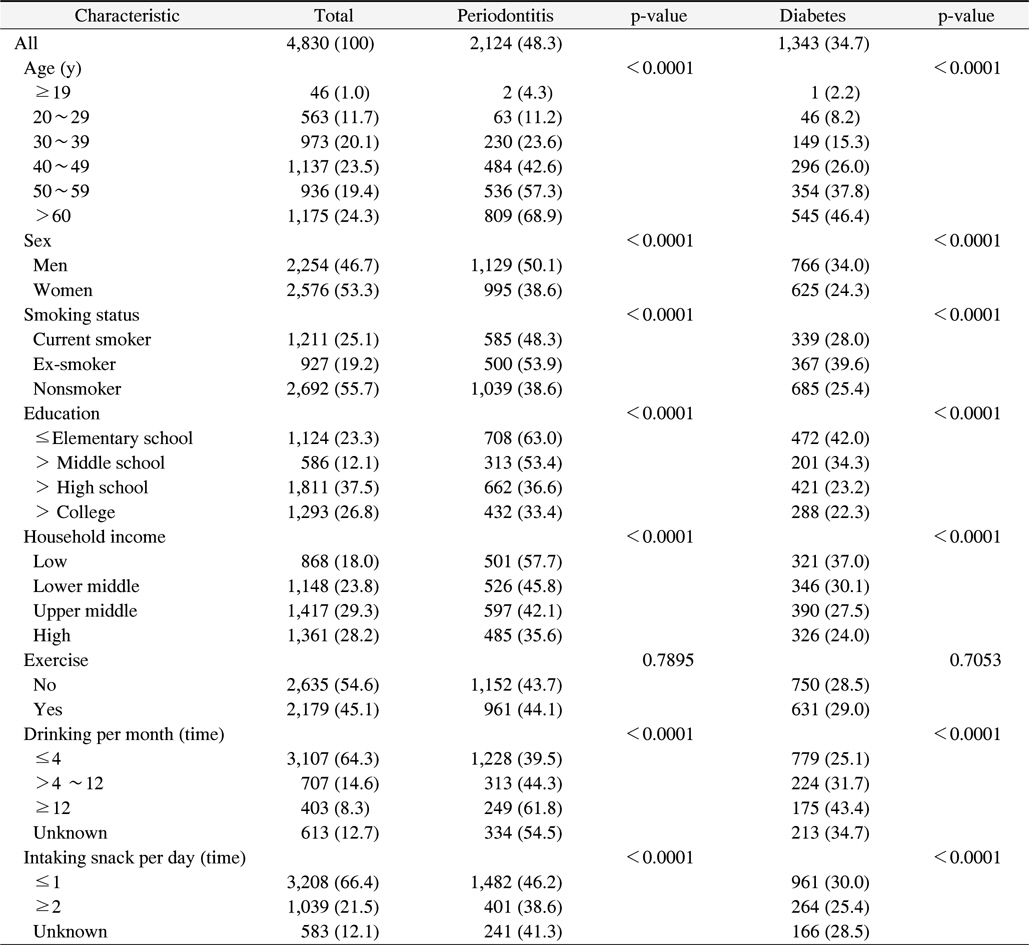
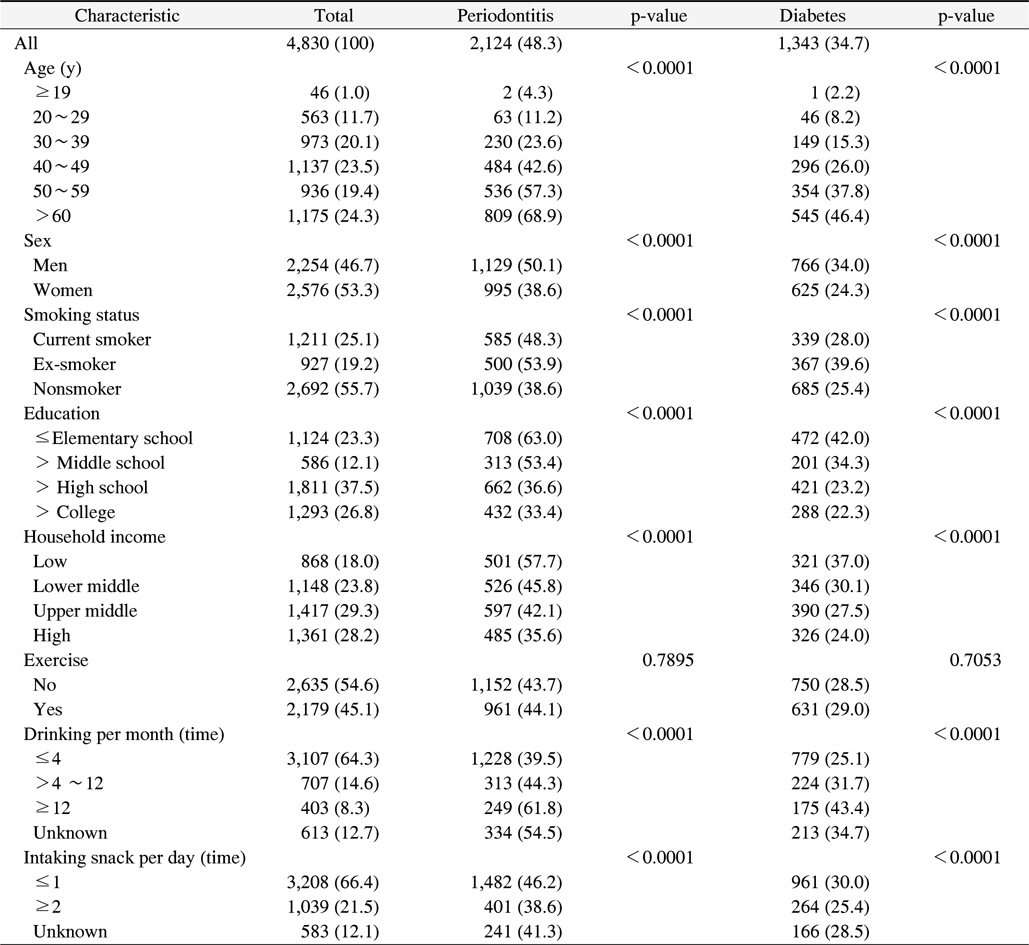
최종분석대상자 중 치주질환을 가진 사람은 48.3%, 당뇨병은 34.7%였다. 연령에서는 나이가 많을수록 치주질환자가 많았고 당뇨병 또한 나이가 들수록 많았고 통계적으로 유의하였다. 성별에서 치주질환 유병률은 남자는 50.1%, 여자는 38.6%로 나타나 남자에서 더 높았고 통계적으로 유의 하였다. 당뇨병 유병률은 남자는 34.0%, 여자는 24.3%로 나타나 남자에서 높았고 통계적으로 유의하였다.
흡연여부에서 치주질환 유병률은 과거흡연자는 48.3%, 현재흡연자는 53.9%, 비흡연자는 38.6%로 나타나 흡연경험이 있는 사람에서 높았고 통계적으로 유의하였다. 당뇨병 유병률 또한 과거흡연자는 28.0%, 현재흡연자는 39.6%, 비흡연자는 25.4%로 흡연경험이 있는 사람에서 높았고 통계적으로 유의하게 많았다.
소득과 교육 정도에는 교육수준이 낮을수록, 치주질환과 당뇨병이 통계적으로 유의하게 많았으며, 운동여부와는 유의한 차이가 없었다. 음주량에 따라서는 음주를 많이 할수록 치주질환과 당뇨병이 유의하게 많았고 간식섭취는 1회 이하인 경우가 치주질환과 당뇨병이 유의하게 많았다 (Table 1).
[Table 1.] The Characteristics of Study Population according to Periodontitis and Diabetes
The Characteristics of Study Population according to Periodontitis and Diabetes
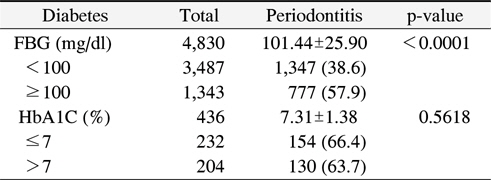
연구대상자의 공복혈당 평균은 101.44±25.90 mg/dl였고, 당화혈색소 평균은 7.31±1.38%였다. 공복혈당 100 mg/dl 미만은 38.6%, 100 mg/dl 이상은 57.9%로 나타나 치주질환은 공복혈당 100 mg/dl 이상에서 더 높게 나타났고 유의한 결과를 보였다. 당화혈색소 7% 이하는 66.4%, 7% 초과 는 63.7%로 나타났지만 통계적으로 유의한 수준은 아니었다(Table 2).
[Table 2.] Distribution of Periodontitis according to the Diabetes (FBG, HbA1C)
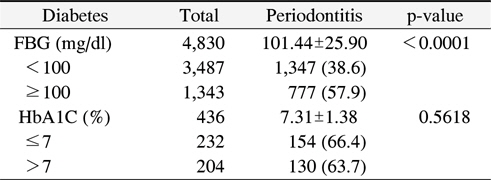
Distribution of Periodontitis according to the Diabetes (FBG, HbA1C)
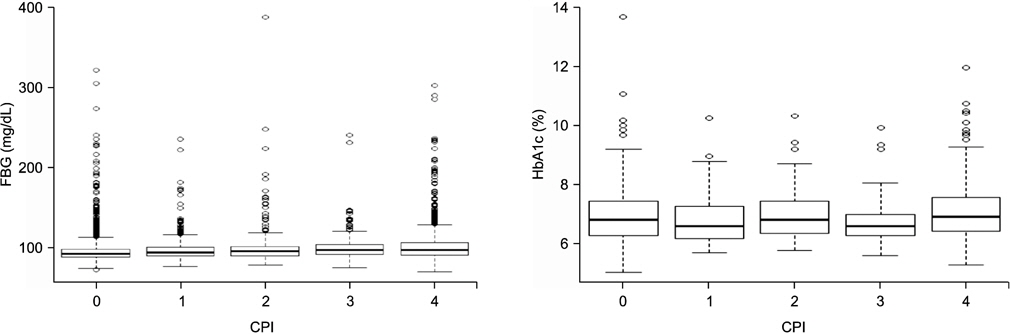
대상자의 CPI에 따른 공복혈당장애와 당화혈색소의 분포는 Fig. 1과 같다.
연구대상자 중 공복혈당장애는 1,343명으로 나타났다. 로지스틱 회귀분석 결과 CPI가 0∼2인 경우와 비교했을 때 CPI 3∼4인 경우 공복혈당이 2.18배 높았고, 나이, 성별, 흡연여부, 소득수준, 운동여부, 간식섭취를 보정하였을 때는 1.23배 높게 나타났으며 통계적으로 유의한 결과였다. 당화혈색소는 CPI 0∼2인 경우와 3∼4는 유의한 결과를 보이지 않았다(Table 3).
[Table 3.] OR (95% CI) for Association between Periodontitis and Diabetes

OR (95% CI) for Association between Periodontitis and Diabetes
치주질환은 전신적으로 만성 염증상태를 유도하거나 지속시키고 당뇨병 또한 대표적인 만성질환으로 적극적인 관리를 하지 않으면 여러 합병증으로 오랜 기간 삶의 질을 악화시킬 수 있기 때문에 구강건강과 전신건강과의 관련성을 파악하는 것이 중요하다. 이에 본 연구는 2009년 국민건강영양조사 결과 자료를 활용하여 우리나라 성인에게서 치주질환과 관련된 변수로 당뇨병의 관련성 평가하고자 하였고 기존에 알려진 여러 치주질환과 관련된 잠재적인 위험요인을 보정한 후에도 당뇨병은 치주질환과 연관된 독립적 변수임을 관찰하였다. 대상자의 일반적인 특성과 관련하여 치주질환과 당뇨병은 여자보다 남자인 경우, 나이가 많아질수록 치주질환과 당뇨병 비율이 높게 나타났다. 흡연을 하거나 경험이 있을 경우에는 비흡연자에 비해 치주질환, 당뇨병 비율이 높았다. 또한 교육수준이 낮을수록, 소득수준이 낮고 월 평균 음주량이 많을수록 치주질환과 당뇨병 비율이 높게 나타났다.
당뇨병과 치주질환에 대해서는 많은 연구가 이루어져왔으나, 치주질환과 당뇨병관계는 덜 연구되어 왔으며, 전향적 연구18)와 단면연구19)가 일본 인구집단에서 수행되었고, 치주질환이 증가된 내당능장애의 위험과 관련이 있음을 보여주었다. 그럼에도 불구하고 일부 연구들은20,21) 전기 당뇨병과 치주질환위험 사이에 어떠한 관련성도 보여주지 못하 였다. 그 둘의 관련성에 대해 부정적 결과를 보여준 Novak 등20)의 연구에서는 어떠한 설득력을 가지기에는 샘플수가 적었으며(40∼70세의 100명의 성인 대상), Saito 등21)의 연구는 좀 더 많은 여성 대상자(n=584)를 대상으로 연구가 이루어졌으나 대상자에 성별제한이 있었고, 국가를 대표하는 표본 조사는 아니었다.
Choi 등22)은 최근 미국인을 대표하는 국민건강영양조사 (National Health and Nutrition Examination Survey)자료에서 12,254명을 대상으로 공복혈당장애와 치주질환(임상부착 소실[clinical attachment loss, CAL], 치주낭 깊이 [pocket depth])이 유의한 관련성(CAL: OR 1.55, 95% CI 1.16∼2.07; pocket depth: OR 1.39, 95% CI 1.00∼1.92)이 있음을 보여주었다. 이 연구에서 혼란변수는 나이, 인종, 소득, 교육, 흡연, 음주, 신체활동, 비만여부, 허리둘레, 정기적인 치과 검진이 이용되었다. 치주질환이 심한 군은 정상군에 비해 나이가 많거나, 남자이며, 히스패닉 흑인이 아니며, 소득 또는 교육수준이 낮을 가능성이 많았다. 또한 흡연자 및 비만인 자가 더 많았고, 허리둘레가 크며, 덜 활동적이며, 치과 방문횟수가 더 적은 군에서 치주질환이 심한 결과를 알 수 있었다. 이는 교육수준이 낮을수록 구강보건지식이 부족하거나 구강질환에 대한 예방의식이 부족하여 구강질환에 이환된 상태로 방치해 두기 때문이라 사료된다.
이스라엘의 최근 연구에서도 치주질환은 공복혈당장애와 유의한 관련이 있었고23), 5년간 추적 조사한 독일 인구집단에서는 치주질환 발현이 증가된 헤모글로빈 A1C와 관련이 있는 것으로 보고되었다24). 생물학적으로 가능한 기전으로 설명되어 온 것은 당기능장애로부터 초래된 고혈당 상태가 치주질환의 위험을 증가시키고, 치주질환에서 초래된 인슐린 형성과 고혈당증을 이끌면서 염증성의 cytokine (CRP, TNF-α, IL- 6)을 자극한다는 것이다25).
Saito 등19)과 Choi 등22), Zadik 등23)의 연구에서 치주질환은 임상부착 소실 및 치주낭 깊이, 또는 치조골 소실(alveolar bone loss)로 측정되었다. 본 연구의 자료에서는 WHO에서 인구집단의 구강건강조사방법으로 제의된 CPI가 이용되었으며, probe 및 촉감에 의한 출혈여부, 치석존재유무, 치주낭 존재유무가 판단기준지침이었다.
당뇨병과 치주질환에 대하여 국내 연구에서는 CPI에 의한 치주질환 측정법이 동일한 Jang26)의 연구에서 당뇨병과 치주질환에 대한 관련 경향은 통계적으로 유의하지 않았다. Han27)의 연구에서도 공복혈당 140 mg/dl 이상인 경우를 당뇨병으로 정의하고 치주질환과 관련성을 조사하였는데, 결과는 유의하지 않았다.
많은 역학연구에서 나이, 성별, 흡연, 음주, 비만, 불량한 구강위생 등은 치주질환의 위험요인으로 알려져 있다. 그러나 한국인에서 치주질환과 관련된 위험 요인에 대한 국내연구는 많지 않은 상태이다. Jang26)과 Han27)의 연구에서 치주질환에 대한 종속변수로서 치은지수(gingival index), CPI, community periodontal index of treatment needs (CPITN)가 사용되어 관련 요인이 조사되었는데, Jang26)의 연구에서 각각에 영향을 미치는 요인을 다중회귀 분석하였을 때 치은 지수는 성별, 비만도, CPITN은 성별, 콜레스테롤, CPI는 유일하게 성별만이 유의한 관련성이 확인되었다. Han27)의 연구에서는 CPI와 연령, 성별, 비만이 통계적으로 유의한 상관관계를 보였으며, 음주, 고혈압, 당뇨병은 유의한 관련을 확인할 수 없었다. 본 연구에서는 분석을 통해 치주질환에 대한 독립적인 요인으로서 나이, 성별, 소득, 교육, 흡연, 음주, 운동 등을 확인할 수 있었다. 특히 현재 흡연을 하거나 흡연경험자는 비흡연자에 비해 치주질환 비율이 54% 높았다. Jang26)의 연구에서 흡연은 치주질환과의 분포에 유의한 관련 경향을 보였고 음주는 치주질환과 유의한 관계가 확인되었다. 흡연은 치주낭 깊이의 증가와 부착상피의 치근단 이동 및 치조골 흡수에 영향을 미친다고 보고되었고, 음주는 알코올 성분이 계속 흡입이 되었을 경우 구강 내 잇몸에 초기 염증이 있을 시 염증의 빠른 확산으로 심해질 수 있다는 연구결과가 있다28).
문헌고찰 결과, 한국인의 공복혈당장애와 치주질환의 관련성에 관한 연구가 지금까지 저조하였으며, 공복혈당장애와 치주질환이 관련이 있다는 연구결과들은 공복혈당장애가 있는 사람들에게서 치주질환이 평가되는 것이 필요하다는 것을 시사하였다. 이것은 역으로 치주질환을 치료하면 공복혈당장애의 위험 및 나아가 당뇨병의 위험을 줄일 수 있음도 암시한다. 그러나 이에 관한 더 많은 역학 및 임상적 연구가 필요하다. 본 연구가 가지는 여러 의미에도 불구하고 몇 가지 제한점이 있다. 자료적 측면에서 첫째, 제4기 3차년도 국민건강영양조사는 단면연구이어서 치주질환과 당뇨병의 선후관계에 대해서 단언할 수 없다. 둘째, 제4기 국민건강영양조사는 식후 2시간 혈당 측정이 이뤄져 있지 않기 때문에 본 연구의 당뇨병 범주에서 식후 2시간 혈당이 200 mg/dl 이상인 자들이 제외되었을 가능성이 있다.
그럼에도 불구하고 본 연구는 선행연구와 다른 몇 가지 강점을 가지고 있다. 첫째, 본 자료에서는 공중구강보건의 기초적 정보를 수집하는 것에 유효한 지수로 WHO에서 공인된 CPI법을 이용하였고 둘째, 본 연구에서는 잠재적 혼란변수로 이용하여 보정하였으며, 치주질환과 공복혈당장애 및 당뇨병은 그 관련성이 유지되었다. 셋째, 이러한 결과는 치주질환과 당뇨병 예방을 위한 함축적 의미를 가진다.
그러나 당뇨병 진행 및 당뇨병으로 인한 합병증은 사전의 생활습관중재로 예방될 수 있다. 마지막으로 본 연구에서는 전 국민을 대표할 수 있는 국민건강영양조사자 제4기 자료를 이용하여 면밀한 질 관리로 수집되었으며, 자료는 정책적 목적을 가지고 국민의 건강수준을 파악하기 위해 조사 및 수집되었기 때문에 대표성과 신뢰성이 갖추어져 있었으며, 우리에게 치주질환과 당뇨병의 관련성을 살펴보았다는 점에서 그 의의가 있다고 하겠다.